Сыпь у грудничка
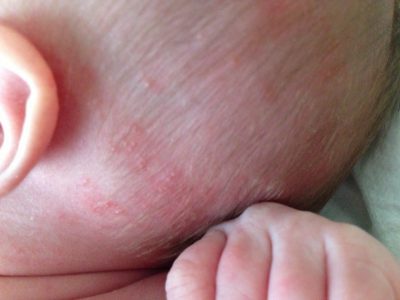 Состояние кожи – один из индикаторов здоровья человеческого организма, поэтому родителям грудных малышей необходимо внимательно за ним следить, обращая внимание на любые изменения. Если на теле ребенка появилась сыпь, этот факт игнорировать нельзя, потому что причины ее могут быть как самыми безобидными, так и достаточно серьезными и даже опасными.
Состояние кожи – один из индикаторов здоровья человеческого организма, поэтому родителям грудных малышей необходимо внимательно за ним следить, обращая внимание на любые изменения. Если на теле ребенка появилась сыпь, этот факт игнорировать нельзя, потому что причины ее могут быть как самыми безобидными, так и достаточно серьезными и даже опасными.
Что такое сыпь
Сыпью называют разнообразные изменения на коже и слизистых оболочках, которые отличаются от нее по цвету и структуре. Ее легко узнать по внешнему виду и на ощупь. Высыпания могут возникать:
- на здоровой коже (слизистой), они называются первичными элементами;
- на месте уже существующих очагов поражения – это вторичные элементы.
Различные комбинации этих элементов, дополненные другими симптомами, дают клиническую картину, характерную для определенных заболеваний. Вот почему важно обращать внимание на характер сыпи, обстоятельства ее возникновения и наличие (отсутствие) других признаков. Вся эта информация имеет большое значение при постановке диагноза.
Почему может появиться сыпь у грудного ребенка
Все многообразие факторов, провоцирующих сыпь у младенцев, можно разделить на 3 большие группы:
- Физиологические. Например, гормональные изменения у новорожденных, которые являются причиной акне.
- Обусловленные реакцией иммунитета. В этом случае сыпь может быть ответом на трение, воздействие температуры или аллергенов.
- Факторы инфекционной природы. Сюда относят детские болезни (краснуху, ветрянку, скарлатину, корь) и другие инфекции (молочницу, розеолу).
Сыпь – обязательный симптом нескольких десятков заболеваний, а еще при нескольких сотнях она является возможным, но не обязательным признаком. Поэтому диагностику должен проводить квалифицированный доктор. Далее мы рассмотрим самые распространенные диагнозы, которые сегодня регистрируют детские врачи.
Высыпания, не связанные с инфекцией
Гормональная сыпь у новорожденного
Другое название этого вида сыпи – неонатальный пустулез. Он считается физиологическим явлением и бывает у 75 % детей. Это способ, с помощью которого организм малыша избавляется от избытка гормонов, полученных от матери.
Когда малыш находился в утробе, в его теле копились гормоны. После того как кроха появился на свет, излишки этих гормонов заставляют интенсивно работать его сальные железы. Но они еще не готовы к такой нагрузке и с повышенным объемом секрета справляются плохо. В результате железы закупориваются, а секрет, вместо того чтобы выходить наружу, остается внутри. Так появляются милии – особая мелкая сыпь.
Но ее легко спутать с другими изменениями кожи. Например, с потницей или аллергией на продукты. Поэтому полезно знать отличительные признаки гормональной сыпи:
- она представляет собой мелкие красные (иногда бледно-розовые) прыщи с белой сердцевиной;
- место расположения – лицо (лоб, щеки и нос);
- пораженные участки не воспаляются при правильном уходе за кожей и тщательном соблюдением гигиены.
Лечение. Чего делать НЕ нужно:
- обрабатывать пораженные участки жирными кремами, маслом, а также препаратами на гормональной основе;
- мазать сыпь жидкостями на спиртовой основе (в том числе раствором бриллиантового зеленого и йодом);
- применять травяные настои для наружной обработки высыпаний;
- пытаться избавиться от проблемы с помощью антибиотиков;
- применять для лечения антигистаминные средства и сорбенты;
- покрывать прыщики присыпкой или тальком;
- пытаться их выдавливать.
Перечисленные методы могут нанести малышу непоправимый вред и нарушить нормальное гормональное развитие организма.
Что тогда делать? При отсутствии гипертермии и признаков инфекции обратите внимание на общее состояние ребенка. Если он нормально кушает, спит и в целом ведет себя как обычно, то никакого особого лечения не требуется. Имеющиеся симптомы должны пройти за 21–28 дней, не оставляя после себя никаких следов.
Но чтобы помочь малышу, можно и нужно:
- Следить за состоянием его ногтей и своевременно их подстригать. Также полезно надевать на ручки специальные варежки («антицарапки»). Тогда он не сможет повредить себе кожу ноготками и занести инфекцию, если сыпь будет вызывать зуд.
- Соблюдать гигиену и периодически протирать участки сыпи кипяченой водой (ее оптимальная температура составляет 35–37 градусов).
- Сразу же обращаться к педиатру, если начнут появляться покраснения или гной.
При присоединении инфекции врач может назначить лекарственные средства (антибактериальные и противогрибковые, а также травяные отвары).
Высыпания аллергической этиологии
Бытовая аллергия (контактный дерматит)
Проявляется сыпью на теле, которая изначально локализуется в зонах непосредственного контакта с раздражителем, но затем может распространяться по телу. На что именно может остро реагировать организм крохи? Как правило, это пыль, шерсть, слюна домашних питомцев, плесень, растения, бытовая химия и пр. Спектр аллергенов чрезвычайно широк, и каждый организм восприимчив по-своему. Поэтому матери следует избегать факторов, способных спровоцировать контактный дерматит. Как минимум нужно:
- покупать для малыша одежду, пеленки и постельное белье только из натуральных тканей;
- стирать детский текстиль специальным порошком или стружкой из хозяйственного мыла (кондиционеры не использовать);
- подбирать для малыша средства по уходу с учетом его индивидуальных особенностей и реакций, ведь детская косметика хоть и максимально безопасна по составу, но все же не может подходить всем без исключения;
- регулярно гулять с ребенком, проветривать квартиру и делать влажную уборку.
Пеленочный дерматит
Представляет собой мелкую сыпь, которая появляется при длительном соприкосновении кожи с мокрыми памперсами или пеленками. Дело в том, что экскременты сильно раздражают нежную детскую кожу, и в результате на ней может появиться не только сыпь, но и опрелости и даже эрозия.
Что делать родителям, чтобы справиться с проблемой:
- подмывать малыша при каждой замене подгузника;
- выбирать качественные памперсы (покупать их лучше в специальных детских магазинах или аптеках);
- регулярно делать малышу воздушные ванны;
- защищать кожу под подгузником специальным кремом;
- при первых же высыпаниях обрабатывать пораженные участки антисептическим кремом (желательно с цинком в составе).
Аллергия на лекарства
Это один из побочных эффектов при использовании витаминов, антибиотиков, суспензий, мазей. Обычно аллергия представляет собой мелкую красную сыпь, склонную к слиянию в большие пятна, которая исчезает вскоре после того, как раздражитель прекращает свое воздействие.
В случае возникновения аллергии желательно заменить лекарство на аналог (подбор альтернативного варианта осуществляет врач). При лечении малышей советуют избегать сладких сиропов (особенно с красителями в составе) и других подобных средств. Если это возможно, лучше делать выбор в пользу свечей.
Потница
С медицинской точки зрения это явление не считается опасным для жизни и здоровья младенца, однако приносит ему значительный дискомфорт. Потницу даже не относят к аллергическим проявлениям, хотя они во многом похожи.
Высыпания выглядят как сухие бугорки малого диаметра. Причины – жара, высокая влажность, перегрев ребенка из-за неправильно подобранной одежды. Все это провоцирует повышенное потоотделение. Сыпь обычно появляется:
- в районе поясницы;
- в складках (особенно на шее и в паховой области);
- на сгибах локтей;
- в подмышках;
- в местах плотного прилегания одежды.
Чтобы избежать появления потницы и опрелостей, нужно закалять малыша и одевать строго по погоде.
Как помочь, если потница уже появилась:
- всегда одевать младенца в сухие и чистые вещи из натуральных материалов;
- менять одежду несколько раз в сутки;
- давать ребенку полежать голышом несколько минут 1–2 раза в день;
- регулярно купать его;
- наносить на зоны, где чаще всего образуется потница, детский крем или присыпку, а если сыпь уже появилась – «Д-пантенол».
Пищевая аллергия
При аллергической реакции на продукты питания появляется мелкая розовая сыпь. Ее симптомы:
- кожа краснеет, шелушится, возникает зуд;
- в очагах поражения появляются расчесы;
- типичные места расположения – щеки, лоб, реже – конечности и туловище.
Подобная реакция организма у детей часто бывает на продукты, которые они не пробовали ранее, особенно если это пища из группы риска для аллергиков.
Чтобы не провоцировать пищевую аллергию, необходимо вводить прикорм своевременно. Раннее введение прикорма существенно повышает риск негативной реакции организма в виде аллергии и проблем со стороны ЖКТ. Так, современная педиатрия рекомендует сначала вводить каши, затем овощные и фруктовые пюре и только потом – соки (раньше считалось, что делать это нужно в обратном порядке, начиная с соков). Оптимальный возраст для начала прикорма:
- у детей, получающих искусственные молочные смеси, – 4 месяца;
- у малышей на грудном вскармливании – 6 месяцев.
В каждом конкретном случае перед тем, как давать ребенку попробовать новую для него еду, желательно проконсультироваться с педиатром. То же самое необходимо сделать в случае появления у малыша сыпи.
Однако аллергия может возникнуть даже у тех малышей, которые получают лишь материнское молоко или адаптированную детскую смесь. Это связано с возможной непереносимостью лактозы, компонентов смеси или продуктов из рациона матери.
При этом замечено, что у детей-искусственников появление аллергических реакций наиболее вероятно, поэтому родителям следует подходить к выбору смеси очень внимательно. Она должна соответствовать возрасту малыша, иметь безопасный состав и выпускаться фирмой, которая давно зарекомендовала себя на рынке детского питания.
Вводить смесь нужно постепенно. При этом необходимо следить за реакцией организма крохи: нормально ли он себя чувствует, не появились ли сыпь, температура, проблемы со стулом, метеоризм, рвота и другие неприятные симптомы.
Если некоторые участки кожи стали краснеть, чесаться и шелушиться, скорее всего, в данной смеси присутствуют аллергены. Расстройство пищеварения говорит о неспособности организма к переработке каких-либо ее компонентов или молочной продукции в целом (к примеру, при лактазной недостаточности). Неподходящую детскую смесь нужно заменить. Переход с одной смеси на другую также должен быть плавным.
При естественном вскармливании необходимость в контроле питания новорожденного отпадает. Зато мамам требуется тщательно следить за собственным рационом. Педиатры рекомендуют придерживаться специальной диеты для кормящих женщин, которая исключает употребление потенциальных аллергенов и продуктов, провоцирующих проблемы с пищеварением у новорожденного. Из меню следует убрать:
- апельсины, мандарины и другие цитрусовые;
- фрукты и овощи с кожурой красного цвета;
- кондитерские изделия (шоколад, конфеты, магазинную выпечку);
- продукцию пчеловодства;
- домашние молочные продукты;
- копченые, пряные, острые, слишком соленые блюда, а также любые консервы и фастфуд;
- алкоголь.
Однако впадать в другую крайность и ограничивать себя буквально во всем тоже нельзя, ведь кормящей матери требуются питательные блюда, которые обеспечат энергией и необходимыми микронутриентами и ее, и ребенка. Только помните, что расширять рацион нужно постепенно, вводя новые продукты примерно раз в 5–7 дней. Так проще понять, подходит новшество крохе или нет.
Крапивница
Крапивницей называют мелкую сыпь, которая может распространяться по всему телу и превращаться в волдыри, соединяющиеся друг с другом. По своей сути это тяжелая форма индивидуальной непереносимости. Но опасна не столько крапивница, сколько то, чему она предшествует, – отек Квинке, он же ангионевротический отек. Это аллергическая реакция немедленного типа, при которой стремительно развивается большой отек кожи, слизистой оболочки, подкожной клетчатки или мышц.
Состояние опасно для жизни, так как никогда нельзя предугадать, где именно произойдет опухание. Если это гортань, что бывает примерно в 1/3 части всех случаев, то велик риск удушья. Поэтому, если родители обнаружили на коже малыша пятна, похожие на ожоги от крапивы, следует немедля звонить в скорую помощь.
Крапивницей детский организм может отреагировать на любой тип раздражителя. Симптомы нарастают очень быстро, потому важно вовремя их заметить и предотвратить дальнейшее развитие. Удушье способно развиться буквально за несколько секунд. Кроме летального исхода от удушья, возможно и другое нежелательное последствие – переход крапивницы из острой формы в хроническую. Поэтому при малейшем подозрении на нее обращайтесь к медицинским работникам как можно скорее.
Атопический дерматит
Это болезнь, обусловленная обостренной реакцией иммунитета на определенные раздражители. Выглядит сыпь как маленькие пузырьки. Участки поражения часто сливаются, образуя большие очаги. Сыпь вызывает зуд, затем кожа начинает сохнуть, шелушиться, становится шершавой на ощупь. По мере выздоровления она покрывается плотной корочкой и светлеет.
Как правило, атопический дерматит вызывают контактные аллергены или те, что попадают в организм через дыхательную систему. У грудничков этот вид сыпи проявляется на лице, руках, бедрах и ягодицах.
Правильно поставить диагноз и назначить лечение может врач-дерматолог или аллерголог-иммунолог. Лечение предполагает применение препаратов для снятия симптомов (мазей и антигистаминных средств), а также коррекцию образа жизни.
К сожалению, многие люди страдают атопическим дерматитом всю жизнь. И даже если удается добиться стойкой ремиссии (порой длиной в несколько лет), при любой благоприятной возможности заболевание снова дает о себе знать, и полного излечения не происходит.
Сыпь инфекционного происхождения у грудных детей
Ветряная оспа
Внешне это маленькие пузырьки с жидкостью, которые, прорываясь, покрываются корочкой. Больной ребенок испытывает зуд и пытается чесать сыпь.
В первую очередь высыпания появляются на голове, потом на животе, в паху, на ручках, ножках и слизистых оболочках. Возможно повышение температуры тела до 40 градусов, иногда весьма стремительное.
До тех пор, пока эти мелкие волдыри не вызреют и не лопнут, малыш может заразить других. При адекватном лечении полное выздоровление наступает за 3 недели. На сыпь точечно наносят раствор бриллиантового зеленого, а с зудом отлично справляется «Фенистил».
Скарлатина
Эта сыпь очень чешется. Находятся очаги обычно в области шеи и грудной клетки. Развивается болезнь очень быстро: с момента заражения до первых признаков проходит менее 24 часов. Из других симптомов – воспаление миндалин. Ребенка на время болезни изолируют. Высыпания проходят примерно через 10 дней, и на коже остается лишь небольшое шелушение.
Краснуха
Сыпь выглядит как обычное раздражение кожи и представляет собой небольшие покраснения. Но появляется она лишь после других симптомов инфекции:
- сухого кашля;
- покраснения горла;
- увеличения лимфоузлов;
- повышения температуры тела;
- поноса, рвоты, тошноты.
Красные пятна появляются на лице, а потом на теле. Через день их оттенок будет уже не таким ярким, но кроха считается переносчиком еще около недели.
Важно! Если в окружении больного есть беременные женщины, им ни при каких обстоятельствах нельзя контактировать, это смертельно опасно для плода!
Корь
При данном заболевании первым делом поднимается температура тела, затем ребенок начинает кашлять, появляются насморк и слезотечение, а через пару дней и сыпь. Она насыщенного красного цвета, элементы немного возвышаются над кожей, очаги стремятся к слиянию друг с другом. Сначала сыпь поражает лицо, потом распространяется по всему телу.
Ребенок считается заразным в течение 5 дней с момента образования сыпи. Затем она исчезает, оставляя после себя шелушение и пигментные пятна. После кори дети обычно ведут себя не очень активно, так как чувствуют слабость. Им нужно время, чтобы восстановиться и окрепнуть.
Розеола
Ее еще называют псевдокраснухой, потому что она очень похожа на эту болезнь по симптомам. У малыша сразу же поднимается температура и не падает 3 дня. Затем она плавно снижается, а на момент появления сыпи становится нормальной.
Сыпь при розеоле представляет собой маленькие бледно-розовые пятнышки со светлым ободком. Больше всего их на теле и шее, меньше – на лице, руках и ногах. Высыпания не чешутся и не пропадают сами около недели. В редких случаях – дольше.
Как правило, заболевание не требует специфического лечения. Сыпь ничем не обрабатывают, она проходит самостоятельно. Нужно лишь сбивать температуру (когда она поднимается до 38 градусов и выше) и следить, чтобы кроха употреблял достаточно жидкости.
Молочница
Заражается младенец во время прохождения по родовым путям мамы. Молочница – это грибковая инфекция. Она может поражать слизистую оболочку во рту, глаза, кожный покров. У новорожденных сыпь можно обнаружить сначала в паховых складках: это гиперемированные участки кожи с маленькими пузырьками, которые способны превращаться в язвочки с белесым налетом. На пораженных участках обычно возникает сильный зуд.
Несколько слов о лечении
Все инфекции представляют для младенцев опасность, поэтому при появлении любой сыпи ребенка как можно скорее нужно показать детскому врачу. Он уточнит диагноз и выдаст рекомендации по лечению. Обычно назначают прием противовирусных и антигистаминных средств, а также лекарств, снижающих температуру тела.
При инфекционных формах сыпи лечение проводят в стационаре (при скарлатине, например). Иногда позволяют оставаться дома, но ребенок должен контактировать только с родителями. При этом терапия направлена не только на устранение патогена и заживление сыпи, но и на приведение в норму работы ЖКТ.
Высыпания аллергической природы лечат амбулаторно, но под строгим контролем дерматолога и (или) иммунолога. Здесь главное – определить аллерген и устранить его. Очаги поражения на коже обрабатывают специальными кремами.
Человеку, который не является специалистом в области медицины, один вид сыпи легко перепутать с другим. Поэтому не нужно пытаться лечить малыша самостоятельно, лучше доверьте это дело профессиональным педиатрам. Здоровья вашему малышу!
Обновлено: 11.11.2018

















